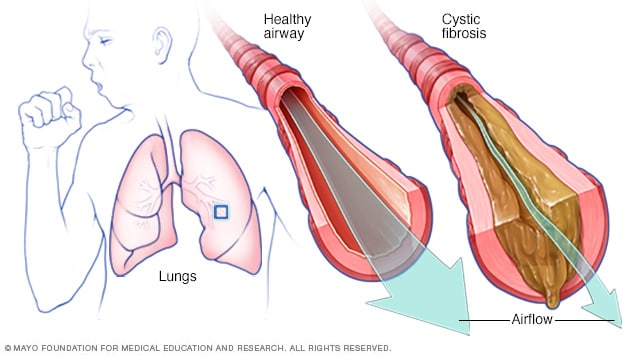
Les mostraremos un pequeño diagrama para comprender un poco más su medicación
En el presente blog tiene como función apoyar a todas esas personas quienes buscan información acerca de lo que es la fibrosis quística con el fin de brindar buena información a quienes nos visitan.
Wikipedia
Resultados de la búsqueda
martes, 3 de diciembre de 2019
lunes, 2 de diciembre de 2019
¿Qué es la fibrosis pulmonar? Síntomas y tratamiento
Les dejamos un video muy interesante para agilizar un poco más el proceso de aprendizaje y que se logre captar lo mayor posible información del tema. Ya que ahora se abordarán sus síntomas y su tratamiento.
Link del video⇒⇒⇒Fibrosis Quística.Causas, Síntomas y Tratamientos ⇐⇐⇐Link de video
¿Cuáles son sus complicaciones?
COMPLICACIONES
Aspergilosis broncopulmonar alérgica (ABPA)
La ABPA es una enfermedad inmune en la que participan reacciones tipo I y III según clasificación de Gell y Coombs frente a diversas especies de Aspergillus. Aparece con frecuencia en pacientes con FQ (6-25%). Actualmente se sugiere que la inmunidad celular tiene un papel importante en la patogénesis de esta enfermedad.
La sintomatología habitual en pacientes con FQ es similar a la de una exacerbación respiratoria acompañada o no de sibilancias.
Existen diferentes posibilidades en cuanto a la respuesta a la adquisición de Aspergillus fumigatus (AF):
➧Paciente portador o no del germen en el esputo sin presentar sensibilización
➧Paciente sensibilizado aunque sin clínica o radiología compatibles o deterioro de la función pulmonar relacionado
➧Paciente con ABPA.
El diagnóstico de ABPA es sencillo si el paciente cumple los criterios diagnósticos clásicos (Rosenberg 1977): deterioro clínico agudo o subagudo no atribuible a otra causa; IgE sérica total > 1000 UI/ml sin corticoterapia sistémica previa; reactividad cutánea inmediata a AF/ prick test > 3 mm de diámetro sin antihistamínicos previos o IgE sérica específica a AF posi
tiva; precipitinas o IgG sérica específica a AF positivas; y anomalías en pruebas de imagen que no desaparecen o no mejoran con antibióticos y fisioterapia. Hay otro grupo de enfermos con criterios menos claros en los que la sospecha diagnóstica existe y es necesario presentar unos criterios diagnósticos mínimos como IgE sérica total > 500 UI/ml sin corticoterapia sistémica previa; reactividad cutánea inmediata positiva a AF o IgE sérica específica a AF positiva más otro criterio de los siguientes: precipitinas o IgG sérica específica a AF positiva o anomalías en pruebas de imagen, sin los cuales el diagnóstico no sería acertado. Hay que tener en cuenta que los criterios diagnósticos no están siempre presentes al mismo tiempo en pacientes FQ con ABPA clásica. Existe un claro incremento de prevalencia de sensibilización a AF en pacientes con FQ con o sin ABPA.
Hemoptisis

La hemoptisis suele ser un signo de exacerbación respiratoria y, en ocasiones, puede relacionarse con el tratamiento con antiinflamatorios no esteroideos (AINE), el déficit de vitamina K o la administración de fármacos en aerosol.
La hemoptisis es la expectoración de sangre proveniente del árbol traqueobronquial. Las enfermedades que más frecuentemente la originan son las bronquiectasias, la bronquitis crónica y el carcinoma broncogénico. Las arterias bronquiales son el origen de la mayoría de las hemoptisis.
La enfermedad causante de la hemoptisis puede afectar a la vía aérea, al parénquima pulmonar o a los propios vasos pulmonares. Globalmente la patología de la vía aérea es la causa más frecuente de hemoptisis. Aunque varían en función de la población estudiada, las enfermedades que más frecuentemente originan una hemoptisis son las bronquiectasias, la bronquitis crónica y el carcinoma broncogénico
 Un neumotórax es un colapso pulmonar. Un neumotórax se produce cuando el aire se filtra dentro del espacio que se encuentra entre los pulmones y la pared torácica. El aire hace presión en la parte externa del pulmón y lo hace colapsar. El neumotórax puede ser un colapso pulmonar completo o un colapso de solo una parte del pulmón.
Un neumotórax es un colapso pulmonar. Un neumotórax se produce cuando el aire se filtra dentro del espacio que se encuentra entre los pulmones y la pared torácica. El aire hace presión en la parte externa del pulmón y lo hace colapsar. El neumotórax puede ser un colapso pulmonar completo o un colapso de solo una parte del pulmón.

Neumotórax
 Un neumotórax es un colapso pulmonar. Un neumotórax se produce cuando el aire se filtra dentro del espacio que se encuentra entre los pulmones y la pared torácica. El aire hace presión en la parte externa del pulmón y lo hace colapsar. El neumotórax puede ser un colapso pulmonar completo o un colapso de solo una parte del pulmón.
Un neumotórax es un colapso pulmonar. Un neumotórax se produce cuando el aire se filtra dentro del espacio que se encuentra entre los pulmones y la pared torácica. El aire hace presión en la parte externa del pulmón y lo hace colapsar. El neumotórax puede ser un colapso pulmonar completo o un colapso de solo una parte del pulmón.
Un neumotórax puede ser provocado por una contusión o una lesión penetrante en el pecho, por determinados procedimientos médicos o daño provocado por una enfermedad pulmonar oculta. O bien, puede ocurrir sin un motivo evidente. Los síntomas, generalmente, comprenden dolor repentino en el pecho y dificultad para respirar. En algunas ocasiones, un colapso pulmonar puede ser un evento que pone en riesgo la vida.
En general, el tratamiento del neumotórax implica introducir una aguja o un tubo en el pecho entre las costillas para eliminar el exceso de aire. Sin embargo, un pequeño neumotórax puede curarse por sí solo.
Atelectasia

Es el colapso de una parte o, con menor frecuencia, de todo el pulmón.
La atelectasia es causada por una obstrucción de las vías aéreas (bronquios o bronquiolos) o por presión en la parte externa del pulmón.
La atelectasia es diferente de otro tipo de colapso pulmonar llamado neumotórax que se produce cuando el aire se escapa de los pulmones. El aire luego llena el espacio por fuera de los pulmones, entre el pulmón y la pared torácica. La atelectasia es común después de cirugía o en pacientes que están o que estuvieron hospitalizados.
Insuficiencia respiratoria
Es rara la presentación de fracaso respiratorio agudo en el enfermo con afectación pulmonar leve-moderada y puede ocurrir en el contexto de una exacerbación respiratoria o una complicación como atelectasia masiva o neumotórax con contenido aéreo importante. El tratamiento dependerá de la causa inicial del deterioro; antibióticos, broncodilatadores y antiinflamatorios si exacerbación infecciosa, terapia específica de neumotórax, atelectasia o hemoptisis, y oxígeno y apoyo ventilatorio en caso necesario.
En el caso de enfermos con patología avanzada puede desarrollarse una insuficiencia
respiratoria crónica con hipoxemia e hipercapnia que precisará, en una última instancia, la realización de un trasplante pulmonar o cardiopulmonar. Previamente pueden necesitar oxígeno suplementario y soporte ventilatorio. La ventilación no invasiva permite cierto descanso de la musculatura respiratoria por aumento del volumen corriente, mejorando la disnea y la tolerancia al esfuerzo. El apoyo ventilatorio estará indicado en los enfermos con exacerbaciones agudas hipercapnias, como soporte de la fisioterapia respiratoria, en la insuficiencia respiratoria aguda potencialmente reversible, y en aquellos enfermos en lista de espera de trasplante pulmonar con un importante deterioro respiratorio.
¿Qué conocemos como fibrosis quística?
¿QUÉ ES?
 La fibrosis quística (FQ) es una enfermedad genética con patrón de herencia autosómica recesiva. Está producida por mutaciones en el gen que codifica la proteína reguladora de la conductancia transmembrana (CF transmembrane conductance regulator, CFTR sus siglas en inglés), que funciona como un canal de cloro que se expresa en la membrana apical de células epiteliales con una afectación multisistémica. La importante morbimortalidad de esta enfermedad está relacionada con la afectación pulmonar y sus complicaciones, que son responsables del 95% de los fallecimientos de los pacientes que la padecen. En los últimos años se han realizado importantes progresos con respecto a la genética, la etiopatogenia y el tratamiento, lo cual ha incrementado de forma sustancial la supervivencia de estos pacientes.
La fibrosis quística (FQ) es una enfermedad genética con patrón de herencia autosómica recesiva. Está producida por mutaciones en el gen que codifica la proteína reguladora de la conductancia transmembrana (CF transmembrane conductance regulator, CFTR sus siglas en inglés), que funciona como un canal de cloro que se expresa en la membrana apical de células epiteliales con una afectación multisistémica. La importante morbimortalidad de esta enfermedad está relacionada con la afectación pulmonar y sus complicaciones, que son responsables del 95% de los fallecimientos de los pacientes que la padecen. En los últimos años se han realizado importantes progresos con respecto a la genética, la etiopatogenia y el tratamiento, lo cual ha incrementado de forma sustancial la supervivencia de estos pacientes.
¿CÓMO SE MANIFIESTA CLÍNICAMENTE?
Es una enfermedad multisistémica y progresiva, que se puede presentar bajo diferentes formas clínicas, algunas de ellas estrechamente relacionadas con la edad del paciente.
AFECTACIÓN RESPIRATORIA
La importante morbimortalidad de la FQ está relacionada fundamentalmente con la afectación pulmonar y sus complicaciones, y es la que va a condicionar el pronóstico. Junto con la malabsorción, es el modo más frecuente de presentación.
La alteración de la proteína CFTR provoca cambios en el aclaramiento mucociliar y una reacción inflamatoria exagerada que se localiza fundamentalmente en las áreas endo y peribronquiales, con extensión local al espacio aéreo. Esto produce secreciones espesas, que obstruyen las vías aéreas y alteran la eliminación de MPP, favoreciendo la infección crónica. En la fase inicial es característica la presencia de Haemophilus influenzae y de Staphylococcus aureus. Posteriormente, la mayoría de los pacientes presentan Pseudomonas aeruginosa.
AFECTACIÓN DIGESTIVA
Esta enfermedad afecta potencialmente todos los órganos abdominales con función secretora.
La insuficiencia pancreática (IPE), que produce malabsorción de grasas y proteínas, está presente en la mayoría de los casos (85%). En los pacientes con IPE no tratada, aparecen deficiencias de vitaminas liposolubles, carencia calórica, retraso del desarrollo y del crecimiento. Aproximadamente, el 5% de los pacientes nacen con íleo meconial.
Otras alteraciones son:
➧Prolapso rectal en niños
➧Reflujo gastroesofágico
➧Enfermedad hepática (colestasis crónica, inflamación, fibrosis y cirrosis)
➧Hipertensión portal
➧Trastornos de las vías biliares extrahepáticas
➧Colopatía fibrosante.
El empeoramiento del estado de nutrición guarda una relación directa con el descenso de los parámetros de función pulmonar, y se comporta como un factor predictor de morbilidad e incluso de mortalidad en personas con FQ.
AFECTACIONES DE SENOS PARANASALES
 La rinosinusitis es muy frecuente dados los cambios en las propiedades viscoelásticas del moco, con obstrucción del foramen de los diferentes senos, alteración del aclaramiento mucociliar e inflamación e infección crónicas. Existe aumento de frecuencia de colonización por PA, H. influenzae y anaerobios.
La rinosinusitis es muy frecuente dados los cambios en las propiedades viscoelásticas del moco, con obstrucción del foramen de los diferentes senos, alteración del aclaramiento mucociliar e inflamación e infección crónicas. Existe aumento de frecuencia de colonización por PA, H. influenzae y anaerobios.
La poliposis nasal está presente en más del 50%, y 24% requieren cirugía. Éstas son malformaciones blanquecinas que aparecen en el interior de las fosas nasales o de los senos paranasales y que son debidos a un proceso inflamatorio de las mucosas. Suelen ser benignos, pero pueden crecer hasta el punto de llegar a obstruir completamente las fosas nasales.
Suelen producir síntomas como:
➧Incapacidad absoluta para respirar por la nariz
➧Pérdida completa del olfato y del gusto
➧Dolores de cabeza
➧Deformidades nasales
ALTERACIONES ENDOCRINO-METABÓLICAS
La alteración endocrina del páncreas es una manifestación tardía. La diabetes en FQ no corresponde a los clásicos tipos 1 y 2, y se denomina “diabetes relacionada con la FQ (DRFQ)”. La DRFQ mal controlada se ha asociado a un incremento en la morbilidad con aumento de las infecciones, mayor caída de la función pulmonar y empeoramiento nutricional. Debe realizarse cribado anual para detectarla en todos los pacientes con FQ (que no la padezcan previamente), a partir de los 10 años, utilizando el test de sobrecarga oral de la glucosa(1). El diagnóstico de la DRFQ puede hacerse de acuerdo con los criterios de la Asociación Americana de Diabetes(10) y deben ser tratados con terapia insulínica. Por otro lado, en los pacientes con FQ, se han objetivado niveles altos de parámetros de estrés oxidativo, que estarían en relación con un estado inflamatorio crónico.
El mecanismo exacto por el cual se desarrolla la diabetes en la FQ permanece sin esclarecer. Se sabe que el principal factor fisiopatológico es el déficit de insulina asociado a la disfunción de la célula β, aunque también influyen otros factores como la resistencia a la insulina, la alteración del funcionamiento de otras hormonas pancreáticas, la alteración del eje enteroinsular y del aclaramiento de la insulina. Aunque la DRFQ presenta similitudes con la diabetes mellitus tipo 1 y tipo 2, se debe considerar una entidad distinta, con objetivos a largo plazo específicos.
AFECTACIÓN GENITOURINARIA
El 95% de los varones no son fértiles debido a la azoospermia, por la ausencia congénita bilateral de los conductos deferentes. La esterilidad masculina puede ser una forma de presentación en adultos jóvenes como manifestación única de la enfermedad, aun con prueba de sudor negativa.
AFECTACIÓN DE LAS GLÁNDULAS SUDORÍPARAS
La pérdida crónica de sal por el sudor y otros fluidos puede producir una depleción electrolítica grave y un síndrome pseudo-Bartter, que puede ocasionar deshidratación hiponatrémica y alcalosis hipoclorémica grave, que requiera intervención inmediata. En ocasiones, puede ser la forma de inicio.
El síndrome Pseudo-Bartter (SPB)se caracteriza por alcalosis metabólica, hiponatremia, hipocloremia, hipocalemia en ausencia de enfermedad tubular renal. El SPB puede ser una complicación de la Fibrosis Quística (FQ) o la forma de presentación inicial de esta enfermedad, en niños y en adultos. El objetivo es presentar un caso clínico, enfatizando en la importancia de tener un alto índice de sospecha de esta condición.
ALTERACIÓN ESQUELÉTICA
Las enfermedades óseas relacionadas con la FQ (como la osteopenia y la osteoporosis), son hallazgos frecuentes en los pacientes adultos con FQ, encontrando una incidencia del 32,6% en los mayores de 18 años, y en enfermos graves. Tiene una etiopatogenia multifactorial, que incluye entre otros, la alteración del gen, la inflamación, la malnutrición, la deficiencia de vitamina D,... Para su diagnóstico se recomienda la realización de una densitometría ósea por absorciometría de doble haz de rayos X (DXA) a todos los pacientes
La Osteopenia es una afección que comienza cuando se pierde masa ósea y se debilitan los huesos. Esto sucede cuando el interior de los huesos se vuelve quebradizo por la pérdida de calcio. Es muy común a medida que envejece. La masa ósea total alcanza su máximo alrededor de los 35 años. Las personas que tienen osteopenia corren un mayor riesgo de tener osteoporosis.
La Osteoporosis es una enfermedad que adelgaza y debilita los huesos. Sus huesos se vuelven frágiles y se quiebran fácilmente, especialmente los de la cadera, espina vertebral y muñeca. En Estados Unidos, millones de personas padecen osteoporosis o están en alto riesgo debido a baja densidad ósea.
Suscribirse a:
Entradas (Atom)
-
¿QUÉ ES? La fibrosis quística (FQ) es una enfermedad genética con patrón de herencia autosómica recesiva. Está producida por mutacione...
-
Les dejamos un video muy interesante para agilizar un poco más el proceso de aprendizaje y que se logre captar lo mayor posible información...
-
COMPLICACIONES Aspergilosis broncopulmonar alérgica (ABPA) L a ABPA es una enfermedad inmune en la que participan reacciones tipo I ...